Resumen
La gripe aviar es una infección causada por el virus H5N1. La infección es muy contagiosa entre las aves, y sólo se han documentado unos pocos casos conocidos de gripe aviar humana. Sin embargo, a los expertos sanitarios de todo el mundo les preocupa que la mutación o el intercambio genético con los virus de la gripe humana más comúnmente transmitidos pueda dar lugar a una pandemia de gripe aviar. Su preocupación persiste a pesar de que recientemente se aprobó la primera vacuna de los Estados Unidos contra el virus H5N1. En estas circunstancias, se teme que una pandemia de gripe aviar pueda dar lugar al tipo de mortalidad que se observó con la pandemia de gripe española de 1918-1919, en la que se estimó que el número de muertes ascendía a 40 millones de personas.
Los datos retrospectivos reunidos por la Asociación Americana de Osteopatía poco después de la pandemia de gripe de 1918-1919 han sugerido que los médicos osteópatas, utilizando sus métodos distintivos de tratamiento de manipulación osteopática, observaron una morbilidad y una mortalidad significativamente menores entre sus pacientes en comparación con los tratados por médicos alopáticos con la atención médica estándar disponible en ese momento. A la luz de las limitadas opciones de prevención y tratamiento disponibles, parece lógico que un plan de preparación para el tratamiento de la gripe aviar incluya estos procedimientos de OMT, proporcionados por los DO y otros trabajadores de la salud capaces de ser capacitados para realizar estas intervenciones terapéuticas. El propósito de este documento es analizar las características de la gripe aviar, describir el éxito de las DO durante la pandemia de gripe española de 1918-1919, describir la base de pruebas para la inclusión de la OMT como parte del plan de preparación para el tratamiento de la gripe aviar, y describir algunos de los procedimientos específicos de OMT que podrían utilizarse como parte del protocolo de tratamiento de los pacientes con gripe aviar.
Antecedentes
La gripe aviar, a veces llamada «gripe de las aves», es una infección causada por el virus de la gripe aviar H5N1, que se produce naturalmente entre las aves. La gripe aviar es muy contagiosa entre las aves, pero no suele infectar a los seres humanos; sin embargo, desde 1997 se han producido casos de infección humana por estos virus [1]. En la actualidad se sabe que el virus se propaga fácilmente sólo entre las aves o de las aves a los seres humanos que tienen altos niveles de contacto con las aves o tal vez con los excrementos de las aves. Sin embargo, hay pruebas de que el virus podría mutar aún más o intercambiar genes con un virus de la gripe humana de transmisión más fácil, preparando el terreno para una infección de gripe aviar a mayor escala en los seres humanos [2]. La gripe aviar se ha propagado ahora de Asia a Europa, y con la cantidad de viajes aéreos que se producen diariamente, se piensa que los portadores humanos del H5N1 podrían propagar fácilmente la infección por todo el mundo.
El virus H5N1 tiene una serie de características similares a las del virus H1N1 que causó la pandemia de gripe de 1917-1918. La mortalidad por esta pandemia ha sido estimada de diversas maneras, pero los expertos están de acuerdo en que hasta 40 millones de personas murieron en todo el mundo [3]. En los datos comunicados por la Asociación Osteopática Americana poco después de la pandemia de gripe de 1918-1919, parecía claro que las DO, utilizando sus distintivos métodos de OMT, observaban una morbilidad y mortalidad significativamente menores entre sus pacientes en comparación con los tratados con la atención médica estándar comúnmente utilizada disponible en ese momento [4]. Habida cuenta de esta observación, un enfoque lógico para elaborar un plan de preparación para el tratamiento de la gripe aviar debería incluir estos procedimientos osteopáticos. Tales procedimientos pueden ser proporcionados por los DO y otros trabajadores de la salud capaces de ser entrenados para realizarlos.
Si la infección de la gripe aviar se extendiera más entre los seres humanos, algunos expertos consideran que los sistemas sanitarios de todo el mundo podrían sumirse en el caos y que el número de muertes por gripe aviar podría acercarse al de la pandemia de 1918 [2]. Medicamentos como el oseltamivir (Tamiflu) y el zanamivir (Relenza) son al menos parcialmente eficaces contra las cepas actuales de los virus de la gripe humana. Sin embargo, existe la preocupación de que las cantidades disponibles de estos medicamentos no sean suficientes para proteger a la población mundial en caso de una pandemia [5].
La Administración de Alimentos y Medicamentos (FDA) anunció recientemente la aprobación de la primera vacuna estadounidense para uso humano contra el virus de la gripe aviar H5N1. En un ensayo clínico realizado con la vacuna, 103 adultos sanos recibieron la dosis recomendada, otros 300 adultos sanos recibieron la vacuna en una dosis inferior a la recomendada y 48 adultos sanos recibieron una inyección de placebo. El 45 por ciento de los individuos que recibieron la dosis recomendada desarrollaron anticuerpos al nivel que se esperaría que redujera su riesgo de contraer la gripe aviar. Aunque el resto de los individuos desarrollaron niveles más bajos de anticuerpos, todavía pueden tener suficiente inmunidad para reducir la gravedad de la enfermedad y el riesgo de hospitalización y muerte relacionadas con la gripe aviar [6]. Si bien el éxito de esta vacuna es alentador, parecería lógico que todos y cada uno de los demás métodos de prevención y tratamiento, incluidos los procedimientos de OMT, siguieran siendo útiles en el tratamiento de la gripe aviar.
Los datos conocidos sobre el éxito de las OMT en el tratamiento de la gripe se recogieron a partir de la pandemia de gripe española de 1918 y fueron presentados por primera vez por el Dr. R. Kendric Smith, en un documento en el que describía la «conquista osteopática de la enfermedad en la que la medicina ha fracasado» [7]. El doctor Smith informó que la tasa de mortalidad de un total de 110.120 pacientes con gripe tratados por 2445 DO fue del 0,25%. Sin embargo, se estimó que la mortalidad debida a la gripe en pacientes que recibían atención médica tradicional era del 5% al 6%. Los pacientes con neumonía tratados con la atención médica estándar tenían una tasa de mortalidad estimada en un 33% en general, y tan alta como entre el 68% y el 78% en algunas grandes ciudades. De 6258 pacientes atendidos por médicos osteópatas la tasa de mortalidad por neumonía fue del 10%.
En un documento presentado en la reunión de la Asociación Americana de Osteopatía en Chicago en 1919, Riley [8] informó de tasas bajas similares de morbilidad y mortalidad por gripe en pacientes bajo el cuidado de médicos osteópatas en grandes ciudades como Nueva York y Chicago. Esta información sugiere que los DO alcanzaron una alta tasa de éxito en el tratamiento de los pacientes durante la pandemia de gripe española de 1918. Esto puede haberse debido en parte a su uso de un método terapéutico efectivo adicional – OMT.
Estos no fueron estudios controlados. Los datos son retrospectivos y algunas conclusiones no pueden ser bien extraídas de tal información. Por ejemplo, no se sabe si la población de pacientes tratados por OMT era comparable a la población tratada por MD. En el resto de esta sección se describen ciertos estudios de investigación osteopática desde principios del siglo XX en adelante que:
- Apoyar el tipo de respuesta que obtuvieron los DO que trataron a los pacientes afectados por la gripe durante la pandemia de 1918.
- Utilizaron los mismos procedimientos de OMT que se usaron en 1918 para tratar a los pacientes diagnosticados con la gripe española.
- Sugerir que ciertos procedimientos de OMT pueden tener un efecto estimulante positivo en el sistema inmunológico, permitiendo posiblemente que el paciente evite las complicaciones de, y eventualmente se recupere de, enfermedades como la influenza.
Whiting [9] estudió el uso de bombas esplénicas y hepáticas en un grupo de pacientes (N = 22), encontrando que 20 (91%) de los pacientes tuvieron un aumento de alrededor del 15% en su índice fagocítico, el número promedio de bacterias ingeridas por cada fagocito después de que una mezcla de sangre y bacterias son incubadas. Lane [10] experimentó con la manipulación esplénica en conejos expuestos al antígeno (eritrocitos de oveja). Descubrió que la manipulación esplénica en conejos aumentaba los niveles de anticuerpos contra estos antígenos. Castlio y Ferris-Swift [11-13] describieron cambios inducidos por la manipulación esplénica en sujetos asintomáticos. Utilizaron una técnica que consistía en aplicar compresiones alternas en el bazo durante 1,5 a 5 minutos a un ritmo de 21 compresiones por minuto. Informaron de un aumento en el recuento de leucocitos en el 80% de los casos estudiados, con una disminución en el recuento de eritrocitos en el 75% de los casos. También encontraron un aumento del índice opsónico en más del 80% de los casos y un aumento del poder bacteriolítico del suero en el 68% de los casos. Concluyeron que el aumento del recuento de leucocitos era el resultado de la «contracción del bazo y la expulsión de sus leucocitos contenidos», y que la disminución del recuento de eritrocitos se debía al aumento de la destrucción de glóbulos rojos por el bazo.
En el estudio de Measel [14] se estudió el efecto de las bombas linfáticas en la respuesta inmunológica de los estudiantes de medicina varones que fueron vacunados con polisacárido neumocócico (Pneumovax). Utilizó la aglutinación bacteriana y las pruebas de aglutinación pasiva para evaluar la respuesta inmune al polisacárido neumocócico como antígeno. A los 14 días, los estudiantes que recibieron tratamiento con bomba linfática tuvieron una respuesta inmunológica estadísticamente mayor que el grupo de control, que no recibió ningún tratamiento posterior a la vacunación. La conclusión fue que los tratamientos de bomba linfática tuvieron un efecto positivo en los componentes de las células B y T del sistema inmunológico humano, medidos en la sangre periférica. En un estudio de 1986, Measel y Kafity [15] utilizaron una técnica de bomba linfática para demostrar un aumento del recuento de glóbulos blancos en la sangre periférica, de 7460 eritrocitos por dL a 9810 por dL. El componente de células B aumentó del 5,07% al 9,25%, mientras que el componente de células T aumentó del 73,2% al 80,9%. Jackson y Steele y otros. 16,17] exploraron el efecto de los procedimientos de la bomba linfática y esplénica en la respuesta de los anticuerpos a la vacuna contra la hepatitis B. Los sujetos experimentales recibieron tratamientos de bomba linfática y esplénica tres veces por semana durante dos semanas después de cada vacunación. Los sujetos recibieron las vacunas a las 0, 5 y 25 semanas. El grupo de control recibió las vacunas pero no el OMT. El 50% de los sujetos del grupo de tratamiento alcanzaron títulos de anticuerpos protectores en la semana 13, en comparación con el mismo resultado en sólo el 16% de los sujetos de control. Los resultados se presentaron como una prueba más de que las bombas linfática y esplénica mejoran la respuesta inmunológica.
Mesina y otros. 18] y Hampton y otros. [19] informaron sobre sujetos varones que recibieron tratamientos de bomba linfática consistentes en tracción pectoral y bomba esplénica. Un grupo de control no recibió tratamiento con bomba linfática. Se recogieron muestras de sangre a los 15, 30, 60, 120 y 240 minutos después del tratamiento. Todos los sujetos del grupo de tratamiento mostraron una basofilia significativa, una condición que puede jugar un papel importante en la respuesta inmunológica inicial.
Sleszynski y Kelso [20] realizaron un ensayo de la bomba linfática torácica en pacientes que se habían sometido a una colecistectomía de bajo riesgo. La mitad de los sujetos recibieron tratamiento con la bomba linfática torácica, mientras que la otra mitad recibió espirometría de incentivo. La atelectasia se produjo en dos pacientes de cada grupo. Sin embargo, los pacientes tratados con la bomba linfática torácica tuvieron una recuperación más temprana y un retorno más rápido a los valores preoperatorios de capacidad vital forzada que los tratados con la espirometría incentivada.
Algunos estudios en animales también han apoyado la eficacia de los procedimientos de la bomba linfática. Un estudio realizado por Dery y otros, [21] con ratas de laboratorio normales, sugirió que las bombas linfáticas pueden aumentar la tasa de distribución de la linfa. Otro estudio realizado por estos mismos autores sugirió que en las ratas la presión mecánica (similar a la de las bombas torácicas) aplicada a regiones del cuerpo distantes del lugar de formación de la linfa puede aumentar la captación de la linfa [22].
Un estudio de Knott y otros 23] sugirió que en los perros tanto las bombas torácicas como las abdominales causaban aumentos en las mediciones en tiempo real del flujo linfático a través del conducto torácico, de 1,20± 0,41 a 3,45± 1,61 mL/minuto. Estos efectos ocurrieron sin cambios en otras mediciones hemodinámicas, incluyendo la presión arterial media, la frecuencia cardíaca y el gasto cardíaco.
Washington y otros [24] compararon un grupo experimental de pacientes hospitalizados con un diagnóstico de neumonía en el ingreso con un grupo de control sin diagnóstico de neumonía en el ingreso. Observaron que los pacientes que tenían neumonía tenían una alta previsibilidad de presentar puntos reflejos de Chapman relacionados con los pulmones. Los reflejos de Chapman se definen de la siguiente manera:
«Un sistema de puntos reflejos que presentan como previsibles anormalidades en la textura del tejido fascial anterior y posterior (cambios similares a la placa o rigidez de los tejidos involucrados) que se supone son reflejos de una disfunción o patología visceral» [25]. Estos puntos de reflejo fueron descubiertos por Frank Chapman, DO, y más tarde descritos en un libro de Charles Owens, DO [26]. Los puntos de reflejo de Chapman pueden ser usados tanto en el diagnóstico como en la terapia. En este documento, consideraremos el tratamiento de ciertos puntos de reflejo de Chapman como potencialmente útil para los pacientes con gripe. Los puntos específicos se describen más adelante en este documento.
Los DO deben estar bien preparados para tratar a los pacientes que puedan desarrollar la gripe aviar. Para estar preparado uno debe:
▪ Entender cómo reconocer las características clínicas de la infección de la gripe aviar.
▪ Tener un plan de preparación para el tratamiento de pacientes con infección de gripe aviar.
▪ Estar en condiciones de realizar los procedimientos de OMT que podrían tener un efecto beneficioso en el paciente con gripe aviar.
¿Qué es la gripe aviar?
Características clínicas
Como ya se ha mencionado, la gripe aviar, o «gripe de las aves», es una infección causada por los virus de la gripe aviar, que se producen naturalmente entre las aves. Se desconoce la duración exacta del período de incubación de la gripe aviar en los seres humanos, pero la enfermedad suele desarrollarse entre uno y cinco días después de la exposición al virus. En ocasiones, el único signo de la enfermedad es una conjuntivitis relativamente leve, pero con mayor frecuencia, los signos y síntomas de la gripe aviar se asemejan a los de la gripe convencional, entre otros:
▪ Tos
▪ Fiebre
▪ Dolor de garganta
▪ Mialgias
Los pacientes infectados con la forma H5N1 del virus (el tipo más virulento) pueden desarrollar complicaciones que ponen en peligro su vida, como la neumonía viral y la dificultad respiratoria aguda, la causa más común de muerte por la gripe aviar [27].
Tratamiento
La principal opción de tratamiento es el medicamento contra la gripe, el oseltamivir (Tamiflu). Se trata de un inhibidor de la neuraminidasa cuyo mecanismo de acción es evitar que el virus escape de su célula anfitriona. No está claro cuán efectivo será el Tamiflu contra el virus H5N1. Los informes del sudeste asiático indican que la resistencia al H5N1 se está desarrollando rápidamente. Otro medicamento antiviral contra la gripe, el zanamivir (Relenza), es una forma alternativa de tratamiento farmacéutico. Sin embargo, ambos medicamentos deben tomarse dentro de las 48 horas siguientes a la aparición de los síntomas, lo que puede resultar difícil en caso de una pandemia y el hecho de que estos agentes son actualmente escasos [27].
En base a los resultados (discutidos anteriormente) del uso de la OMT durante la pandemia de gripe española de 1918, proponemos que la OMT se incluya como parte del plan de tratamiento global para los pacientes con gripe. En particular, proponemos que el uso de la OMT en dicho plan de tratamiento para la gripe aviar podría ser eficaz para prevenir el tipo de morbilidad y mortalidad general que se asoció con la pandemia de 1918. Los mecanismos por los que los procedimientos de OMT aquí propuestos serían beneficiosos en el tratamiento de la gripe aviar podrían clasificarse en las siguientes categorías: 1) los procedimientos que se sabe que mejoran la respuesta inmunológica del paciente, proporcionándole un medio para evitar aún más complicaciones y promover la recuperación, y 2) los procedimientos que mejorarían la mecánica corporal mediante la reducción de la hipertonicidad de los tejidos y la hipomovilidad de las articulaciones. Estos últimos procedimientos proporcionarían mejoras biomecánicas como el movimiento óptimo de la caja torácica y del diafragma toracoabdominal, lo que a su vez daría lugar a una mejora de la mecánica respiratoria y a una mejor circulación arterial, venosa y linfática en todo el cuerpo. Este resultado, junto con la mejora de la respuesta del sistema inmunológico del paciente, proporcionaría un entorno interno más óptimo para que el paciente se recuperara de una enfermedad como la gripe aviar.
Prevención
Como se ha mencionado anteriormente, la FDA anunció recientemente la aprobación de la primera vacuna estadounidense para uso humano contra el virus de la gripe aviar H5N1. Si bien el éxito de esta vacuna es alentador, parecería lógico que, además del uso de la vacuna, la prevención requiera el uso de otras medidas de precaución útiles conocidas. Entre las medidas inmediatas figuran: [28]
1. Aislamiento de casos clínicos de enfermedades respiratorias de moderadas a severas y otros pacientes bajo investigación en salas de aislamiento respiratorio o habitaciones individuales.
2. Identificación y cuarentena domiciliaria voluntaria de contactos cercanos asintomáticos y monitoreo diario de la aparición de los síntomas.
3. Administración de medicamentos antivirales para el tratamiento de los casos y, si los suministros domésticos lo permiten, para la profilaxis selectiva de los contactos cercanos.
4. Control estricto de las infecciones y utilización de equipo de protección personal en los centros de atención de la salud que atienden a los casos durante la prestación de la atención de la salud.
5. Promoción intensiva de la higiene de las manos y la tos.
6. Limpieza doméstica, utilizando productos de limpieza para reducir la transmisión a través de fómites (secreciones respiratorias infecciosas en las superficies).
El Departamento de Salud y Servicios Humanos de los Estados Unidos ha publicado un plan integral para la influenza pandémica [29].
Conclusión
La OMT demostró ser un factor crítico en el éxito de los médicos osteópatas que trataban a los pacientes de gripe durante la pandemia de 1918 [7]. Investigaciones posteriores han demostrado que ciertos procedimientos de OMT pueden estimular el sistema inmunológico, y otros pueden mejorar la circulación arterial, venosa y linfática, mejorando cosas como la biomecánica de la caja torácica y el movimiento del diafragma toracoabdominal. El logro de estos objetivos de tratamiento puede proporcionar el mecanismo para evitar complicaciones y aumentar la tasa de recuperación de enfermedades como la gripe.
Los DO deben estar preparados para proporcionar estos tratamientos beneficiosos a los pacientes afectados por la gripe aviar. Las facultades de medicina osteopática pueden entrenar a sus estudiantes para que también proporcionen estos tratamientos. Los internos y residentes de osteopatía también pueden estar preparados para proporcionar los procedimientos de OMT apropiados. Como resultado, habría una masa crítica de médicos osteópatas y médicos osteópatas en formación disponibles para proporcionar este importante y probado componente osteopático para el cuidado de aquellos que se infectan con el virus de la gripe aviar. Los médicos alópatas interesados y los médicos en formación, y otros trabajadores sanitarios cualificados también podrían ser instruidos en cómo realizar estos procedimientos de OMT. Dada la tasa de éxito de los médicos osteópatas durante la pandemia de gripe de 1918, el uso de la OMT en el tratamiento de la infección de la gripe aviar podría ayudar a reducir significativamente la morbilidad y la mortalidad.
Procedimientos de OMT útiles en el tratamiento de la gripe
En la siguiente sección se describen algunos de los procedimientos de OMT que podrían ser útiles en el tratamiento de pacientes con infección de gripe aviar. Se incluyen aquí las descripciones de los procedimientos específicos discutidos anteriormente en la revisión de la literatura. Estos incluyen los procedimientos de bomba linfática torácica, hepática, esplénica, abdominal y de pedal, y los procedimientos de elevación de costillas. También se incluyen otros procedimientos de OMT que, aunque no se han investigado a fondo, se ha observado clínicamente que proporcionan efectos similares. Estos procedimientos incluyen procedimientos de tejidos blandos, tracción pectoral, drenaje mandibular, elevaciones frontales y maxilares, y abombamiento del diafragma. Se muestran los reflejos específicos de Chapman, que se ha observado que son útiles en el tratamiento de dolencias respiratorias como la gripe. Por último, se describen técnicas de energía muscular que pueden ayudar a mejorar la biomecánica de la caja torácica. Estos procedimientos de OMT no se presentan como un protocolo de tratamiento específico, sino más bien como una lista de procedimientos de OMT como un recurso para su uso en un plan de tratamiento general para un paciente determinado.
Procedimientos específicos de OMT basados en pruebas
Técnica de bomba linfática torácica
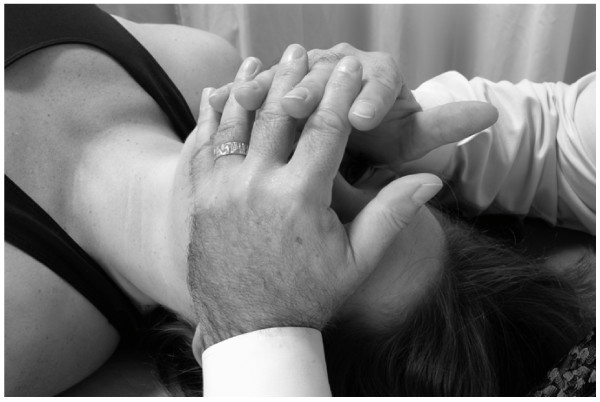
La técnica clásica de la bomba torácica
El médico se sitúa a la cabeza del paciente supino, colocando ambas manos en la pared torácica con la eminencia de cada mano justo distal a la respectiva clavícula, y sus dedos extendidos sobre la pared torácica (Fig.11).
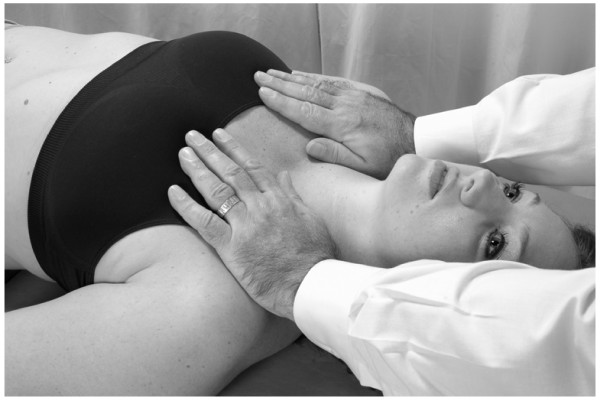
- En la paciente femenina es importante no aplicar una fuerte presión en el pecho. Sin embargo, la presión suave puede ayudar al drenaje linfático de los senos congestionados.
- El médico induce una acción de bombeo rítmica alternando la presión y la liberación con las manos. El movimiento se genera a través de una ligera extensión/flexión de los codos, con el antebrazo, la muñeca y la mano actuando como una palanca fija. La fuerza oscilatoria del movimiento debe provenir de todo el cuerpo del médico.
- La velocidad de bombeo debe ser aproximadamente de 110 a 120 veces por minuto.
- El paciente continúa respirando normalmente durante este tratamiento.
- El médico continúa hasta que se logra una sensación palpatoria de mayor conformidad de los tejidos blandos y menor congestión de los mismos.
Variación de la bomba torácica con activación
Una modificación de la técnica de la bomba torácica es inducir la acción de bombeo mientras el paciente está inhalando y luego exhalando.
- Cuando el paciente alcanza la exhalación completa, el médico mantiene una presión firme y constante en la pared torácica. Este ciclo de inspiración y espiración se repite normalmente 4 ó 5 veces, pero varía según las necesidades del paciente y la respuesta al tratamiento.
- Con cada respiración subsiguiente, el médico mantiene la fuerza de compresión en el punto final de la exhalación.
- En la cuarta o quinta inhalación, se le dice al paciente que contenga la respiración en la exhalación.
- Cuando el paciente siente la necesidad de inspirar, el médico le indica que respire profunda y repentinamente. En este punto, el médico libera abruptamente la presión en la pared torácica (Fig.22).
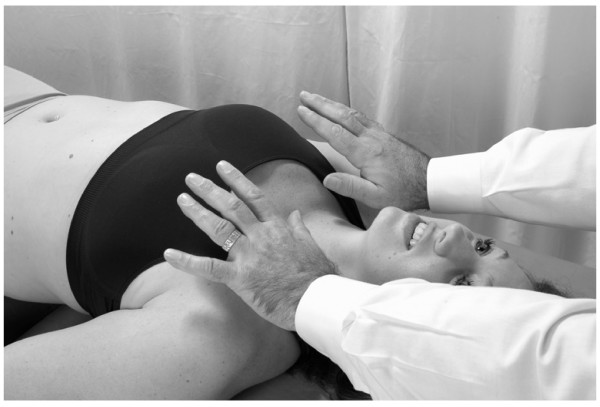
La técnica de la bomba hepática
Bomba hepática: posición supina
- El médico está de pie en el lado derecho del paciente supino, de cara a la cabeza.
- El médico pasa la mano izquierda por debajo de las costillas inferiores y la mano derecha en la pared abdominal inmediatamente debajo del margen costal.
- El paciente respira profundamente mientras el médico identifica el borde inferior del hígado con las puntas de los dedos de la mano derecha.
- Al exhalar, los dedos penetran en el tejido blando abdominal sobre el hígado y debajo del margen costal.
- El paciente vuelve a respirar profundamente. Esta vez durante la exhalación, se aplica una fuerza vibratoria a través de la mano derecha sobre el hígado (Fig.33).
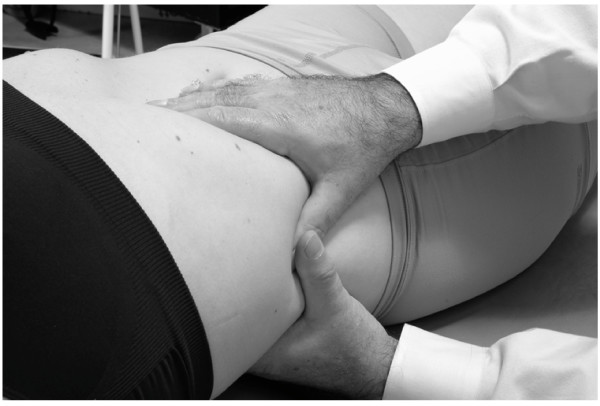
- Este proceso se repite, cada vez penetrando un poco más profundamente en el área subcostal, ganando más contacto con el hígado. La técnica se continúa hasta que la congestión del hígado (y la sensibilidad relacionada) se reduce lo más posible.
Bomba hepática: posición recostada lateral
- El paciente se coloca en una posición recostada lateral izquierda con las caderas y rodillas flexionadas para estabilizar el cuerpo.
- El médico está sentado en la mesa (Fig.44).
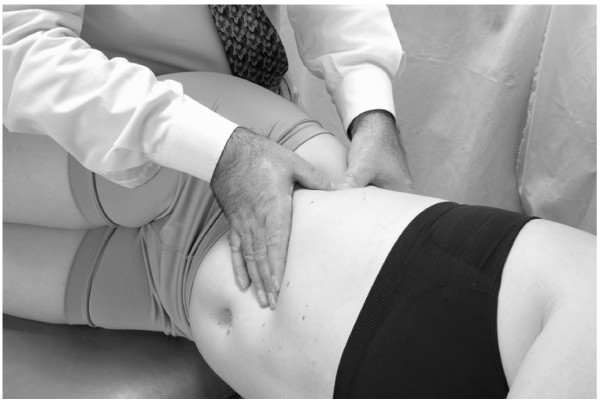
- El médico coloca ambas manos en la jaula torácica inferior con la mano derecha delante, la mano izquierda detrás y los pulgares reunidos en la línea axilar.
- El paciente respira profundamente. A medida que el paciente exhala, el médico aplica un movimiento vibratorio con ambas manos para inducir la acción de bombeo al hígado (Fig.5).
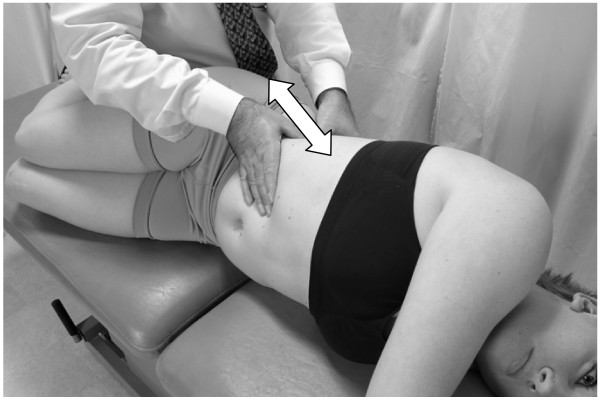
Bomba esplénica
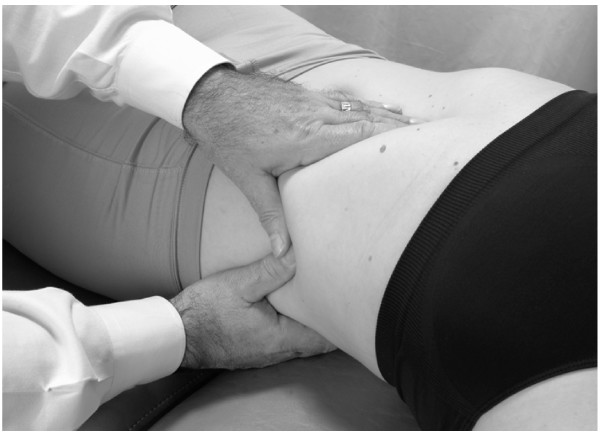
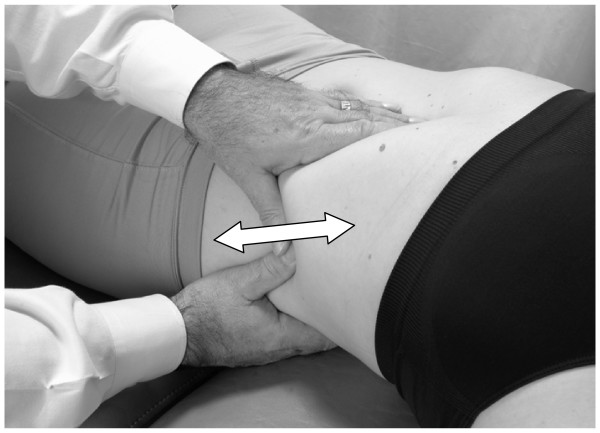
Bomba esplénica: posición supina
- Esta técnica es idéntica a la de la bomba hepática de supino, excepto que todas las direcciones se invierten para reflejar el hecho de que el bazo está situado en el lado izquierdo del cuerpo (Figs.6 y 7).
Bomba esplénica: posición recostada lateral
Esta técnica es idéntica a la de la bomba hepática lateral recostada, excepto que todas las direcciones están invertidas para reflejar el hecho de que el bazo está situado en el lado izquierdo del cuerpo (Figs.8 y 9).
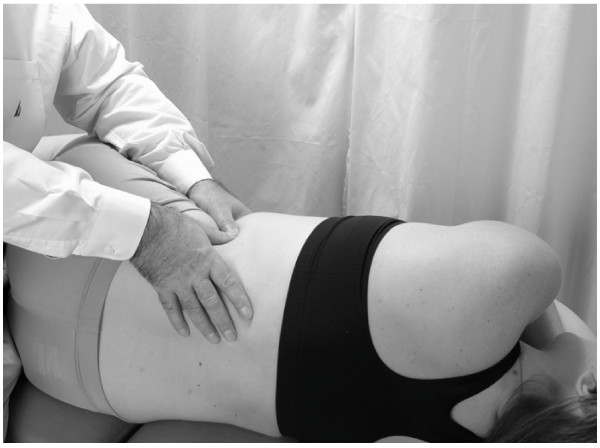
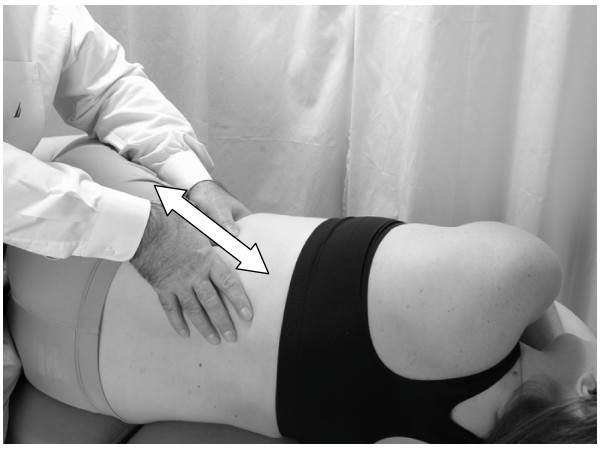
Bomba linfática abdominal
- El paciente está en posición supina con el médico de pie, o arrodillado en la mesa al lado del paciente.
- El médico coloca ambas palmas de las manos sobre el abdomen del paciente con los dedos apuntando a la cabeza del paciente, los pulgares uno al lado del otro (Fig.10)

-
Ambos brazos deben estar extendidos y los codos cerrados.
- El médico entonces bombea de manera rítmica. El movimiento de bombeo es similar al de la bomba torácica o de pedal. Este ritmo debe ser aproximadamente 20-30 veces por minuto, pero varía según las necesidades del paciente y la respuesta al tratamiento.
Bomba linfática de pedal
- El médico se pone a los pies del paciente supino o postrado.
- El médico realiza los dorsiflexiones de los pies del paciente (Fig.11).
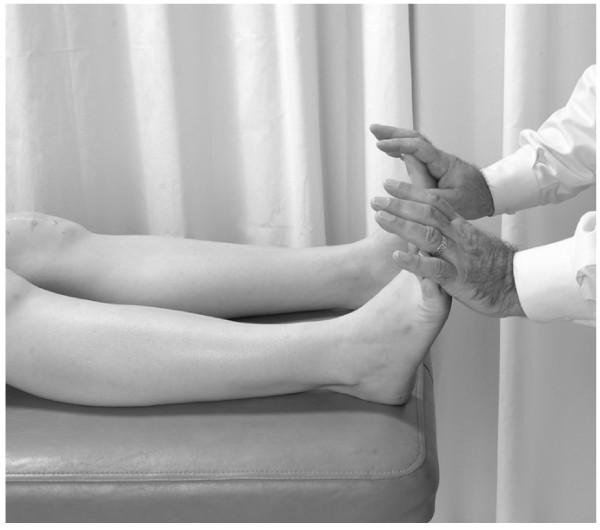
- El médico introduce una fuerza que duerme los pies (más allá del punto neutro). El ombligo puede ser usado como un punto de referencia para apreciar una onda de movimiento.
- A medida que la onda de rebote regresa a los pies, se vuelve a aplicar una fuerza de dorsiflexión, creando así una bomba oscilatoria.
Procedimientos de levantamiento de costillas
Método 1
Posición: El paciente está sentado frente al médico. El médico está de pie frente al paciente.
1. El paciente cruza los brazos y coloca ambos brazos sobre el hombro del médico.
2. La cabeza del paciente se apoya en sus brazos.
3. El médico se pone detrás del paciente con ambos brazos para que los ángulos de las costillas entren en contacto con las almohadillas de los dedos como punto de apoyo para la extensión de la columna vertebral del paciente.
4. El médico aplica simultáneamente una tracción anterolateral en los ángulos costales contactados y extiende la columna vertebral del paciente desplazando el centro de gravedad del médico posteriormente y tirando del paciente hacia el médico para estirar los espacios intercostales y enganchar la barrera restrictiva, y luego devuelve al paciente hacia el punto neutro (Fig.12).

5. El médico se enfrenta repetidamente a esta barrera restrictiva de forma rítmica hasta que hay un mayor rango de movimiento hacia la barrera fisiológica.
6. Vuelva a hacer la prueba.
Método 2
Posición: El paciente está en posición supina. El médico se sienta de cara a la mesa en el lado de la restricción de las costillas.
1. El médico se pone debajo del paciente con ambos brazos para contactar los ángulos de las costillas con las almohadillas de los dedos. El contacto entre las articulaciones metacarpofalángicas del médico y la mesa servirá como punto de apoyo.
2. El médico aplica una tracción anterolateral sobre los ángulos costales contactados flexionando las muñecas para movilizar las articulaciones costotransversales y costovertebrales y enganchar la barrera restrictiva para, a continuación, devolver las costillas del paciente hacia el punto neutro (Fig.13).

3. El médico se enfrenta repetidamente a esta barrera restrictiva de manera rítmica hasta que hay un mayor rango de movimiento hacia la barrera fisiológica.
4. Vuelva a hacer la prueba.
Otros procedimientos útiles de OMT
Tracción pectoral
- El médico está a la cabeza del paciente supino.
- El médico agarra suavemente el borde inferior de los músculos pectorales de cada axila anterior, teniendo cuidado de no desgarrar al paciente con las puntas de los dedos (Fig.14).
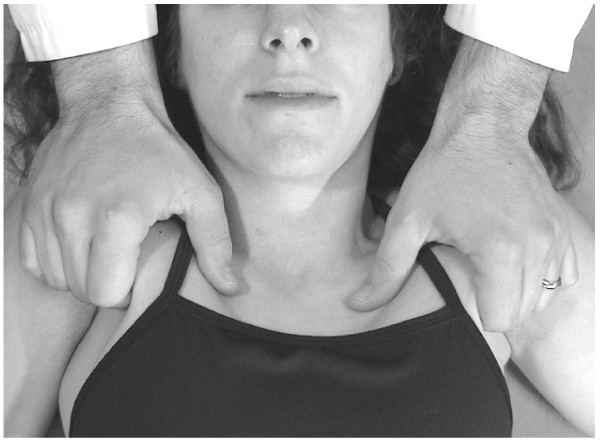
- Con los brazos completamente extendidos, el médico produce una tracción superior bilateral inclinándose hacia atrás y utilizando todo el cuerpo.
Mientras mantiene la tracción, el médico instruye al paciente a respirar profundamente. La combinación de la tracción y el movimiento respiratorio libera la tensión del músculo torácico anterior superior.
Técnica de drenaje mandibular (Galbreath)
- El paciente está en posición supina o sentada.
- El médico usa una mano para estabilizar la cabeza del paciente.
- Con la otra mano, el médico contacta la mandíbula del paciente en el lado a tratar.
- El médico ejerce una suave tracción inferior y medial sobre la mandíbula del paciente durante 3-5 segundos y luego permite que la mandíbula vuelva a la posición neutral (Fig.15).
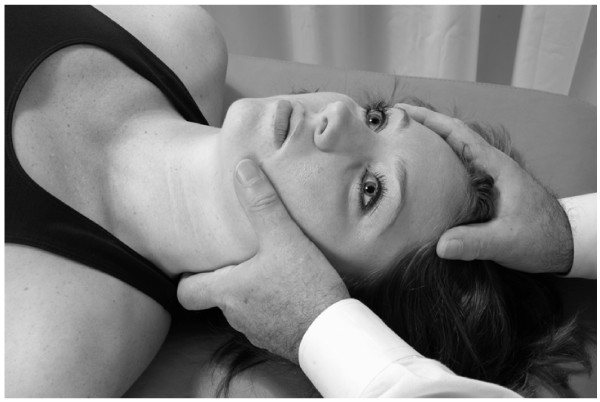
- Este movimiento se repite de forma rítmica hasta que se libera la tensión de los tejidos blandos. La técnica toma alrededor de 30-60 minutos en aplicarse. Puede repetirse si es necesario en la misma sesión de tratamiento.
Procedimientos de drenaje de los senos nasales
- El paciente está en posición supina.
- El médico está sentado en la cabecera de la mesa de tratamiento.
- El médico coloca las almohadillas de sus pulgares en el hueso frontal del paciente, contactando el área sobre los senos frontales.
- El médico aplica entonces una suave presión sobre los senos frontales con las almohadillas de los pulgares, y luego desliza lentamente los pulgares lateralmente. A continuación, los pulgares se vuelven a colocar en la posición inicial sobre los senos frontales (Fig.16).

- Este movimiento se repite durante un período de 30 a 60 segundos.
- Esta técnica puede realizarse de forma similar en los senos maxilares (Fig.17).
Levantamiento frontal
- El paciente está en posición supina.
- El médico se sienta en la cabecera de la mesa.
- El médico apoya sus codos en la mesa.
- El médico coloca sus eminencias hipotenares en los ángulos laterales del hueso frontal y entrelaza los dedos sobre la frente, pero no en contacto con ella (Fig.18).
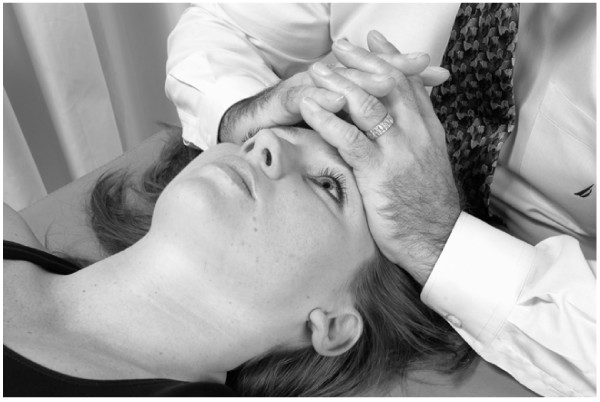
- El médico aplica una pequeña cantidad de presión medial bilateralmente con las eminencias hipotenares, permitiendo así que las eminencias hipotenares de ambas manos.
- agarrar los ángulos laterales del hueso frontal.
- El médico entonces levanta suavemente el hueso frontal anteriormente (hacia el techo) hasta que el límite del movimiento del hueso frontal y las tensiones de los tejidos blandos asociados se alcanzan.
- El médico mantiene esta posición hasta que la tensión del tejido.
- El médico entonces suelta suavemente sus manos.
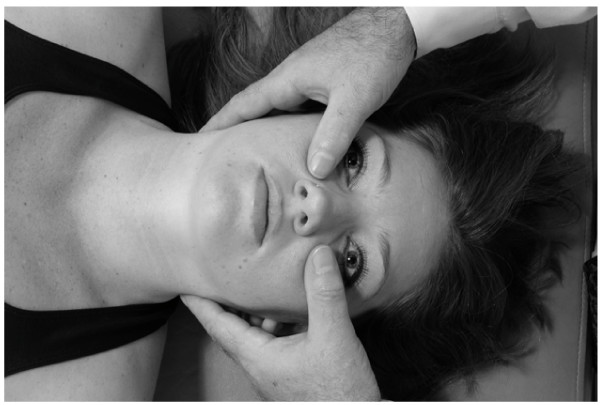
Elevación de los maxilares
La técnica de levantamiento de los maxilares se realiza de la misma manera que la técnica de levantamiento frontal descrita anteriormente. Sin embargo, las manos del médico se reposicionan de manera que las eminencias hipotenarias estén en contacto con los aspectos laterales de los huesos maxilares (Fig.19).
El abombamiento del diafragma
Dominación supina del diafragma
- El paciente está acostado en posición supina con el médico de pie al lado del paciente.
- El médico coloca los dedos de ambas manos en el aspecto exterior del borde inferior de las costillas con los pulgares apuntando uno hacia el otro medialmente y posicionado directamente inferior a la apófisis xifoidea del esternón (Fig. 20).

- El paciente inhala profundamente y luego exhala completamente. Al exhalar, el médico presiona suavemente los pulgares posteriores hacia la mesa, palpando el movimiento del diafragma.
- El médico mantiene este punto final mientras el paciente inhala de nuevo. Los pulgares deben sentir la resistencia a la respiración.
- Al exhalar de nuevo, el médico presiona más atrás hacia la mesa, continuando el control del movimiento superior del diafragma.
Este proceso continúa a través de varios ciclos respiratorios hasta que el diafragma se cierra fácilmente al final de la exhalación.
REFLEJOS DE CHAPMAN
Los reflejos de Chapman fueron desarrollados por Frank Chapman, DO, y descritos por Charles Owens, DO [26]. Se trata de un sistema de puntos reflejos que se presentan como anormalidades en la textura del tejido fascial anterior y posterior y se asumen como reflejos de una disfunción o patología visceral. El tratamiento de estos puntos consiste en aplicar una ligera presión en el punto con la almohadilla del dedo índice o del pulgar y luego proporcionar un movimiento circular al punto hasta que se disipe. Ciertos puntos reflejos de Chapman pueden ser de valor en el tratamiento de pacientes con gripe (Figs. 21 y 22):

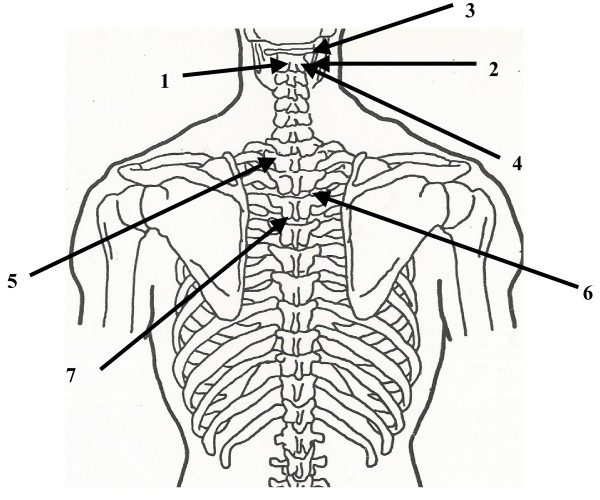
Sinusitis: Un punto anterior situado aproximadamente a 3,5 pulgadas laterales del esternón y en el borde superior de la segunda costilla; un punto posterior situado a mitad de camino entre la apófisis espinosa y la punta de la apófisis transversal de la C2.
Nasal: Un punto anterior localizado en la primera costilla en la unión de la costilla con el cartílago esternocostal; un punto posterior localizado en la punta de la apófisis transversal de la C2.
Otitis Media: Un punto anterior en la superficie superior de la clavícula justo al lado de donde cruza la primera costilla; un punto posterior en el borde superior de la cara posterior de la punta de la apófisis transversal de C1.
Faringitis: Un punto anterior situado en la superficie anterior de la primera costilla; un punto posterior a mitad de camino entre la apófisis espinosa y la punta de la apófisis transversal de C2, en la cara posterior de la apófisis transversal.
Bronquitis: Un punto anterior situado en el segundo espacio intercostal cerca del borde del esternón; un punto posterior situado en la superficie posterior de la apófisis transversa de T2, a mitad de camino entre la apófisis espinosa y la punta de la apófisis transversa.
Pulmón superior: Un punto anterior situado en el tercer espacio intercostal cerca del borde del esternón; un punto posterior situado en el espacio intertransversal, a medio camino entre las apófisis espinosas y las puntas de las apófisis transversales de T3 y T4.
Pulmón inferior: Un punto anterior situado en el cuarto espacio intercostal cerca del borde del esternón; un punto posterior situado en el espacio intertransversal, a medio camino entre las apófisis espinosas y las puntas de las apófisis transversales de T4 y T5.
Procedimientos de energía muscular para la caja torácica
La técnica de energía muscular (MET) se define como: «Un sistema de diagnóstico y tratamiento en el que el paciente mueve voluntariamente el cuerpo según las indicaciones específicas del médico osteópata. Esta acción dirigida por el paciente se realiza desde una posición controlada con precisión contra una resistencia definida por el practicante de la osteopatía»[25].
MET para la disfunción somática de la inhalación de costillas
Costilla 1
Diagnóstico: Costilla 1 a la izquierda – disfunción somática por inhalación
Restricción: La costilla 1 de la izquierda demuestra una reducción de la capacidad de moverse a la posición de exhalación
Posición: El médico está de pie a la cabeza del paciente supino
1. El médico controla la cabeza de la costilla disfuncional en la fosa supraclavicular con su pulgar izquierdo.
2. La cabeza se flexiona con la mano derecha hasta que se siente el movimiento en la primera costilla (Fig.23).
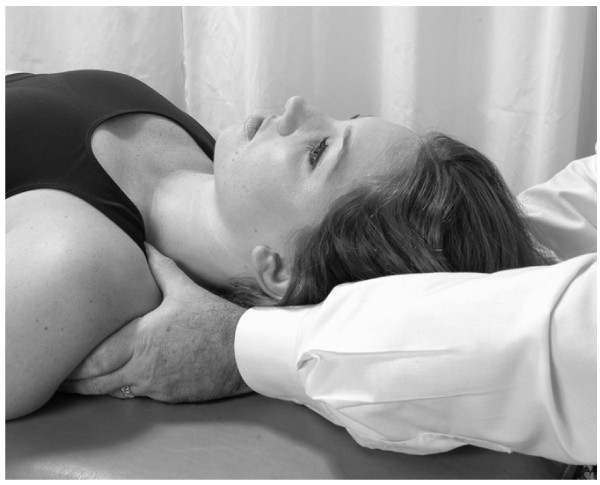
3. El paciente inhala y exhala profundamente. Al exhalar el paciente, la costilla 1 se mueve hacia abajo en la barrera restrictiva. 4. El paciente mantiene la respiración en la exhalación durante 3-5 segundos.
4. Mientras contiene la respiración en la exhalación, el paciente debe empujar su cabeza hacia atrás contra la fuerza de contrafuerza del médico. Esta contracción isométrica debe durar de 3 a 5 segundos mientras el paciente contiene la respiración.
5. Cuando el paciente inhala, el médico resiste la tendencia natural de la costilla a moverse de forma superior con la inhalación.
6. Los pasos 3-5 se repiten 3-5 veces con el médico volviendo a conectar una nueva barrera restrictiva con cada repetición. Después de la última repetición, se realiza un último estiramiento más dentro de la barrera restrictiva.
7. Repetición de la prueba.
Costillas 2-5
Diagnóstico: Costilla 2 a la izquierda – disfunción somática por inhalación
Restricción: La costilla 2 de la izquierda demuestra una reducción de la capacidad de moverse a la posición de exhalación
Posición: El médico está de pie a la cabeza del paciente supino
1. El espacio web formado por el pulgar y el índice de la mano izquierda del médico debe colocarse en el primer espacio intercostal por encima de la costilla disfuncional (costilla 2) en la superficie anterosuperior de la costilla.
2. Con su mano derecha, el médico flexiona la cabeza del paciente hasta que se siente el movimiento en la costilla 2 (Fig.24).
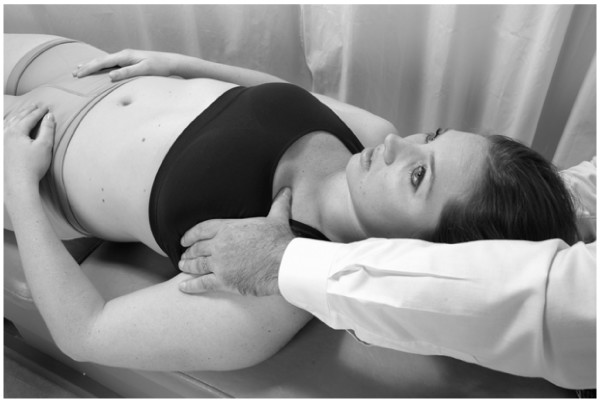
3. El paciente inhala y exhala profundamente. Al exhalar el paciente, el médico mueve la costilla 2 inferior en la barrera restrictiva con su mano izquierda. El paciente sostiene su aliento en la exhalación durante 3-5 segundos.
4. Mientras el paciente contiene la respiración en la exhalación, realiza una contracción isométrica empujando su cabeza hacia atrás contra la fuerza contraria del médico.
5. Mientras el paciente inhala, el médico resiste la tendencia natural de la costilla a moverse de forma superior durante la inhalación.
6. Los pasos 3-5 se repiten 3-5 veces con el médico volviendo a conectar una nueva barrera restrictiva con cada repetición. Después de la última repetición, se realiza un último estiramiento más dentro de la barrera restrictiva.
7. Vuelva a hacer la prueba.
Costillas 6-10
Diagnóstico: Costilla 8 a la izquierda – disfunción somática por inhalación
Restricción: La costilla 8 a la izquierda demuestra una reducción de la capacidad de moverse a la posición de exhalación
Posición: El médico está de pie en el lado de la costilla disfuncional cerca de la cabeza del paciente supino
1. El médico coloca el espacio de la telaraña entre el índice y el pulgar de la mano izquierda en el 7º espacio intercostal, por encima de la costilla 8.
2. El médico flexiona y dobla la cabeza del paciente hacia el lado de la costilla disfuncional. El paciente se acerca a su pie izquierdo con la mano izquierda.
3. El paciente inhala y exhala profundamente, y durante la exhalación el paciente también se acerca a su pie izquierdo mientras el médico mueve la costilla hacia abajo con su mano izquierda para enganchar una nueva barrera restrictiva (Fig.25).
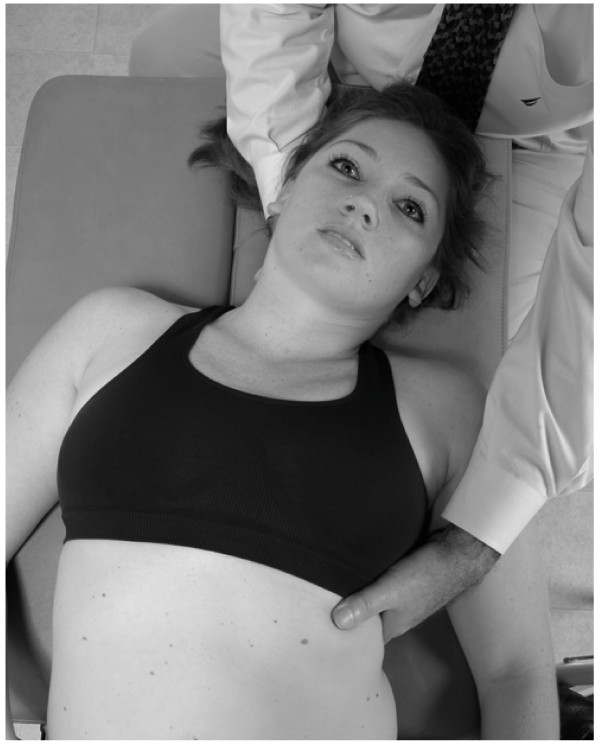
4. El paciente mantiene la respiración en la exhalación de 3 a 5 segundos mientras empuja la cabeza hacia atrás contra la fuerza contraria del médico.
5. Los pasos 3-5 se repiten 3-5 veces con el médico volviendo a conectar una nueva barrera restrictiva con cada repetición. Después de la última repetición, se realiza un último estiramiento más dentro de la barrera restrictiva.
6. Repetición de la prueba.
Costillas 11-12
Diagnóstico: Costilla 12 a la derecha – disfunción somática por inhalación
Restricción: La costilla 12 a la derecha demuestra una reducción de la capacidad de moverse a la posición de exhalación
Posición: El médico está de pie en el lado izquierdo del paciente propenso
1. La eminencia de la mano izquierda del médico se coloca justo encima del borde superior y medial al ángulo de la costilla y ejerce una presión inferolateral sobre la 12ª costilla derecha.
2. La mano derecha del médico agarra la ASIS ipsilateral y levanta la parte interna del paciente para enganchar la barrera restrictiva.
3. Se le indica al paciente que tire de su cadera derecha hacia la mesa contra la fuerza contraria del médico y esta contracción isométrica se mantiene durante 3-5 segundos (Fig.26).
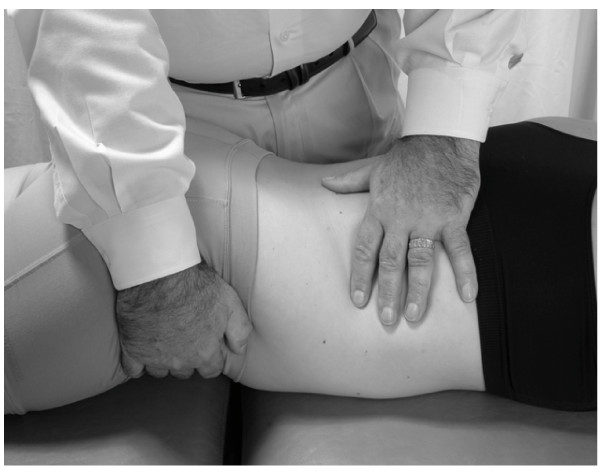
4. El paciente se relaja, y el médico libera su fuerza hasta que los tejidos se relajan durante 2-3 segundos.
5. Los pasos 3 y 4 se repiten de 3 a 5 veces, y el médico vuelve a activar una nueva barrera restrictiva en cada repetición. Después de la última repetición, se realiza un último estiramiento más dentro de la barrera restrictiva.
6. Repetición de la prueba.
MET para la disfunción somática de la exhalación de las costillas
Costilla 1
Diagnóstico: Costilla 1 a la izquierda – disfunción somática de la exhalación
Restricción: La costilla 1 a la izquierda demuestra una reducción de la capacidad de moverse en la posición de inhalación
Posición: El médico está de pie en el lado derecho del paciente supino
1. El médico alcanza con la mano derecha debajo del paciente para agarrar el ángulo de la primera costilla disfuncional y aplica tracción en dirección inferolateral.
2. El médico coloca el dorso de la muñeca izquierda del paciente en la frente del paciente y el médico coloca su mano izquierda sobre la muñeca del paciente. La cabeza del paciente está recostada en línea recta (Fig.27).
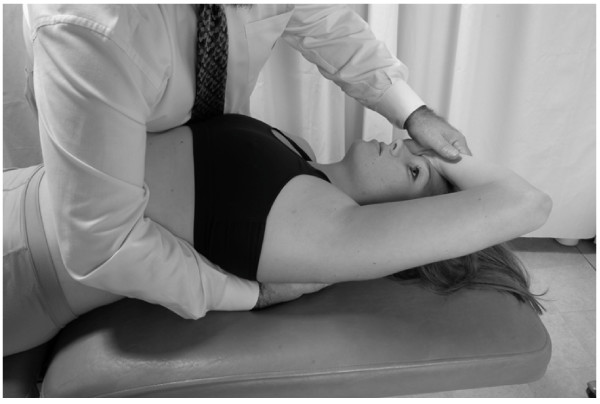
3. El paciente inhala mientras el médico mueve la costilla en la parte inferior para enganchar la barrera restrictiva.
4. El paciente mantiene la respiración de 3 a 5 segundos mientras contrae los escamosos anteriores/medios a su cabeza hacia el techo contra la fuerza de contrafuerza del médico.
5. Los pasos 3 y 4 se repiten de 3 a 5 veces, y el médico vuelve a conectar una nueva barrera restrictiva después de cada repetición. Después de la última repetición, se realiza un último tramo más dentro de la barrera restrictiva.
6. Repetición de la prueba.
Costilla 2
Diagnóstico: Costilla 2 a la izquierda – disfunción somática de la exhalación
Restricción: La costilla 2 a la izquierda demuestra una reducción de la capacidad de moverse en la posición de inhalación
Posición: El médico está de pie en el lado derecho del paciente supino
1. El médico alcanza con la mano derecha debajo del paciente para agarrar el ángulo de la segunda costilla disfuncional y aplica tracción en dirección inferolateral.
2. El médico coloca el dorso de la muñeca izquierda del paciente en la frente del paciente y luego coloca su mano izquierda sobre la muñeca del paciente. Esta posición es similar a la descrita anteriormente para la costilla 1, con la excepción de que la cabeza del paciente se gira 30° a la derecha (dirección contralateral) para una mejor contracción del músculo escaleno posterior.
3. El paciente inhala mientras el médico mueve la costilla en sentido inferior para enganchar la barrera restrictiva.
4. El paciente mantiene la respiración durante 3-5 segundos mientras contrae el escaleno posterior para levantar la cabeza hacia el techo contra la fuerza contraria inquebrantable del médico.
5. Los pasos 3 y 4 se repiten de 3 a 5 veces, y el médico vuelve a enganchar una nueva barrera restrictiva después de cada repetición. Después de la última repetición, se realiza un último estiramiento más dentro de la barrera restrictiva.
6. Repetición de la prueba.
Costillas 3-5
Diagnóstico: Costilla 4 a la izquierda – disfunción somática de la exhalación
Restricción: La costilla 4 a la izquierda demuestra la reducción de la capacidad de moverse en la posición de inhalación
Posición: El médico está de pie en el lado derecho del paciente supino
1. El médico alcanza con la mano derecha debajo del paciente para agarrar el ángulo de la cuarta costilla disfuncional y aplica tracción en dirección inferolateral.
2. El médico flexiona el codo izquierdo del paciente a 90° y levanta el brazo, colocando la mano por encima de la cabeza del paciente con el codo adyacente a la cabeza del paciente y el brazo apoyado en la mesa. El médico coloca su mano derecha sobre el codo del paciente. La cabeza del paciente está recostada en línea recta.
3. El paciente inhala mientras el médico mueve la costilla en la parte inferior de la barrera restrictiva.
4. El paciente mantiene la respiración durante 3-5 segundos mientras contrae el pectoral menor para llevar su codo izquierdo hacia la ASIS derecha contra la fuerza contraria inquebrantable del médico (Fig.28).
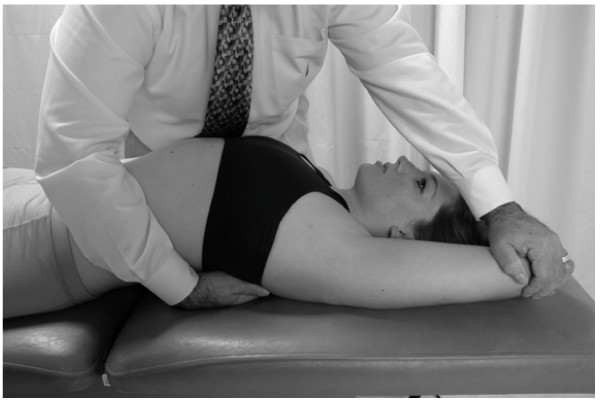
5. Los pasos 3 y 4 se repiten de 3 a 5 veces, con el médico volviendo a activar una nueva barrera restrictiva después de cada repetición. Después de la última repetición, se realiza un último tramo más dentro de la barrera restrictiva.
6. Repetición de la prueba.
Costillas 6-10
Diagnóstico: Costilla 8 a la izquierda – disfunción somática de la exhalación
Restricción: La costilla 8 a la izquierda demuestra la reducción de la capacidad de moverse en la posición de inhalación
Posición: El médico está de pie en el lado izquierdo del paciente supino
1. El médico alcanza con su mano izquierda debajo del paciente para agarrar el ángulo de la octava costilla disfuncional y aplica tracción en dirección inferolateral.
2. El médico secuestra el brazo izquierdo del paciente y coloca su pierna derecha contra el antebrazo distal del paciente.
3. El paciente inhala mientras el médico mueve la costilla hacia abajo en la barrera restrictiva.
4. El paciente mantiene la respiración durante 3-5 segundos mientras contrae el serrato anterior llevando su brazo izquierdo hacia su lado (aducto) contra la fuerza contraria que proporciona la pierna derecha del médico (Fig.29).
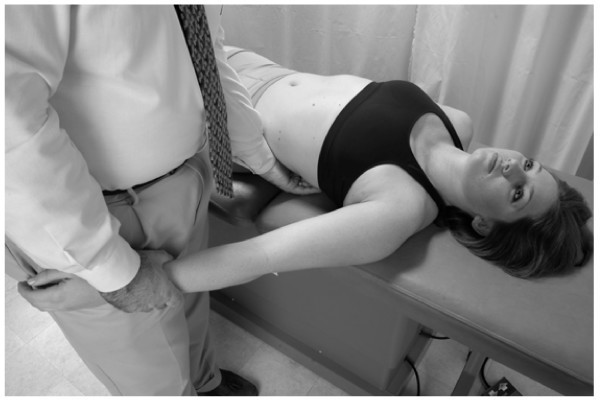
5. Los pasos 3 y 4 se repiten de 3 a 5 veces, con el médico volviendo a activar una nueva barrera restrictiva después de cada repetición. Después de la última repetición, se realiza un último tramo más dentro de la barrera restrictiva.
6. Repetición de la prueba.
Costillas 11-12
Diagnóstico: Costilla 12 a la derecha – disfunción somática de la exhalación
Restricción: La costilla 12 a la derecha demuestra la reducción de la capacidad de moverse en la posición de inhalación
Posición: El médico está de pie en el lado izquierdo del paciente propenso
1. El médico tira de las piernas del paciente 15-20° a la izquierda, en este ejemplo, lejos de la costilla disfuncional.
2. El médico coloca la eminencia de la mano izquierda justo debajo del borde inferior y en el medio del ángulo de la 12ª costilla disfuncional.
3. La mano derecha del médico agarra la ASIS derecha y tira de lo innominado del paciente de manera superior para enganchar la barrera restrictiva.
4. El paciente tira de su cadera derecha hacia la mesa durante 3-5 segundos contra la fuerza contraria del médico.
5. El paciente se relaja y la fuerza contraria cesa hasta que los tejidos se relajan en unos 2-3 segundos.
6. Los pasos 4 y 5 se repiten de 3 a 5 veces, y el médico vuelve a colocar una nueva barrera restrictiva en cada repetición. Después de la última repetición, se realiza un último estiramiento más dentro de la barrera restrictiva.
7. Repetición de la prueba.
Procedimientos de tejido blando cervical profundo
La técnica de tejido blando se define como: «Una técnica directa que suele implicar estiramiento lateral, estiramiento lineal, presión profunda, tracción y/o separación del origen y la inserción de los músculos, mientras se vigila la respuesta de los tejidos y los cambios de movimiento mediante la palpación». 25
Amasado de eje largo
Diagnóstico: Tensión del músculo cervical paravertebral/disfunción somática
Posición: El paciente está en posición supina. El médico está de pie en la cabecera de la mesa.
1. El médico coloca las yemas de sus dedos en los músculos paravertebrales cervicales laterales a las apófisis espinosas (Fig.30).

2. El médico aplica una pequeña cantidad de presión anterior, suficiente para estirar la piel en una dirección inferior. El médico aplica entonces una presión más profunda mientras tira anterior, superior y lateralmente (Fig.31). Los dedos del médico no se deslizan sobre la piel.
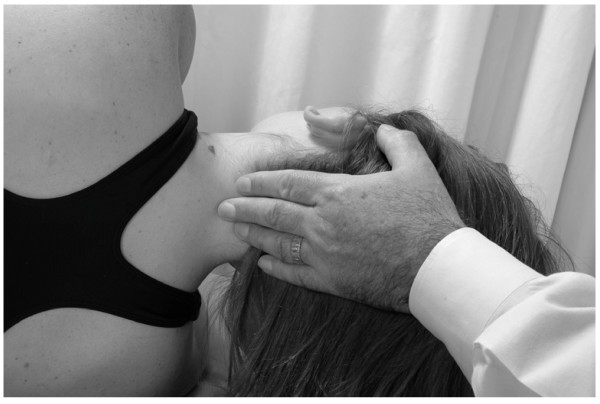
3. Cuando el médico ha completado el movimiento superior, libera la presión profunda.
4. Manteniendo suficiente presión superficial, toma la piel inferior al punto de partida.
5. El médico repite el proceso anterior de forma ovalada, como una ola.
6. El médico repite tantas veces como sea necesario para lograr la respuesta deseada de los tejidos (como se indica en el ablandamiento palpable de los tejidos, tal vez una sensación de aumento de la temperatura de los tejidos y / o aumento de la compliancia / flexibilidad).
7. Volver a realizar pruebas para determinar las respuestas adecuadas de los tejidos.
Técnica de tejido blando cervical transversal
Diagnóstico: Tensión del músculo paravertebral cervical izquierdo/disfunción somática.
Posición: El paciente está en posición supina. El médico está de pie en el lado derecho del paciente supino, cerca del cuello del paciente.
1. El médico apoya su mano izquierda suavemente sobre la frente del paciente, mientras que su mano derecha contacta con el lado izquierdo del cuello en la parte posterior (Fig.32).
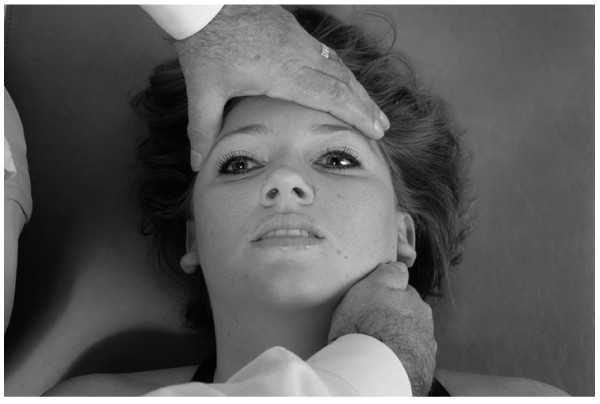
2. Las almohadillas de los dedos del médico contactan con los músculos paravertebrales izquierdos, con las puntas de los dedos justo al lado de las apófisis espinosas.
3. El médico empuja suavemente la frente con la mano izquierda y gira la cabeza hacia la izquierda. Al mismo tiempo, el médico dibuja los músculos paravertebrales izquierdos lateralmente y anteriormente hasta que los tejidos se encuentran en su barrera. El médico resiste ligeramente la rotación cervical con la mano izquierda en la frente (Fig.33). Esto crea una tensión dinámica y de estiramiento en los músculos y el tejido conectivo.

4. El médico repite el proceso anterior tantas veces como sea necesario para lograr la respuesta deseada del tejido.
5. El médico trata los músculos paravertebrales derechos de la misma manera usando la colocación de la mano opuesta.
Vuelve a hacer la prueba para obtener las respuestas adecuadas del tejido.
Contribuciones de los autores
RJH: Concebió la idea de este tema, investigó la literatura de apoyo, desarrolló el material para la sección técnica del manuscrito, y escribió el texto para el manuscrito.
KNH: Ayudó a investigar la literatura de apoyo, escribió una parte sustancial del texto para la sección técnica del manuscrito, asistió en la edición del texto, y sirvió como modelo para las fotografías utilizadas en el manuscrito.
Agradecimientos
Los autores desean agradecer a Jess Lopatynski, del Departamento de Medios de Comunicación de la Universidad Occidental de Ciencias de la Salud, Pomona, CA, por su ayuda en la producción de las fotografías utilizadas en este manuscrito.
Todos los autores han leído y aprobado el manuscrito final.
Bibliografía
- MDConsult http://home.mdconsult.com Accessed September 28, 2006.
- Gibbs WW, Soares C. Preparing for a pandemic (special report) Scientific American. 2005. pp. 45–54. October 24, 2005.
- Barry JM. The Great Influenza: The Epic Story of the Deadliest Plague in History. New York: Viking Press; 2004. [Google Scholar]
- D’Alonzo GE. Influenza or pandemic? Time to roll up our sleeves, vaccinate patients, and hone osteopathic manipulative skills. JAOA. 2004;104:371. [PubMed] [Google Scholar]
- Patterson MM. The coming influenza pandemic: lessons learned from the past for the future. JAOA. 2005;105:489–500. [PubMed] [Google Scholar]
- FDA approves first US vaccine for humans against the avian influenza virus H5N1 http://www.fda.gov/bbs/topics/NEWS/2007/NEW01611.html Accessed May 1, 2007.
- Smith RK. One hundred thousand cases of influenza with a death rate of one-fortieth of that officially reported under conventional medical treatment. JAOA. 1920;20:172–175. Reprinted in: JAOA, 2000;100:320–323. [PubMed] [Google Scholar]
- Riley GW. Osteopathic success in the treatment of influenza and pneumonia. JAOA. 2000;100:315–319. August 1919. Reprinted in JAOA. [PubMed] [Google Scholar]
- Whiting CA. 1916 Yearbook of the Academy of Applied Osteopathy. Carmel, CA: Academy of Applied Osteopathy; 1955. Investigations of the phagocytic index [reprint] pp. 107–109. [Google Scholar]
- Lane MA. On increasing the antibody content of the serum by manipulation of the spleen. J Osteopath. 1920;27:361–364. [Google Scholar]
- Castilio Y, Ferris-Swift L. 1932 Yearbook of the Academy of Applied Osteopathy. Carmel, CA: Academy of Applied Osteopathy; 1955. Effects of splenic stimulation in normal individuals on the actual and differential blood cell count, and the opsonic index [reprint] pp. 111–120. [Google Scholar]
- Castilio Y, Ferris-Swift L. 1934 Yearbook of the Academy of Applied Osteopathy. Carmel, CA: Academy of Applied Osteopathy; 1955. effect of direct splenic stimulation on the cells and the antibody content of the blood stream in acute infections diseases [reprint] pp. 121–138. [Google Scholar]
- Ferris-Swift L. The effects of indirect splenic treatment in normal individuals. JAOA. 1936;35:225–229. [Google Scholar]
- Measel JW., Jr The effect of the lymphatic pump on the immune response: I. Preliminary studies on the antibody response to pneumococcal polysaccharide assayed by bacterial agglutination and passive hemagglutination. JAOA. 1982;82:28–31. [PubMed] [Google Scholar]
- Measel JW, Kafity AA. The effect of the lymphatic pump on the B and T cells in peripheral blood [abstract] JAOA. 1986;86:608. [Google Scholar]
- Jackson KM, Steele TF, Dugan EP, Kukulka G, Blue W, Roberts A. Effect of lymphatic and splenic pump techniques on the antibody response to hepatitis B vaccine: a pilot study. JAOA. 1998;98:155–160. [PubMed] [Google Scholar]
- Steele TF, Jackson KM, Dugan EP. The effect of osteopathic manipulative treatment on the antibody response to hepatitis B vaccine [abstract] JAOA. 1996;96:554. [Google Scholar]
- Mesina J, Hampton D, Evans R, Ziegler T, Mikeska C, Thomas K, Ferretti J. Transient basophilia following the application of lymphatic pump techniques: a pilot study. JAOA. 1998;98:91–94. [PubMed] [Google Scholar]
- Hampton D, Evans R, Banihashem M. Lymphatic pump techniques induce a transient basophilia. J Osteopath Med (Australia) 2003;6:41. [Google Scholar]
- Sleszynski SL, Kelso AF. Comparison of thoracic manipulation with incentive spirometry in preventing postoperative atelectasis. JAOA. 1993;93:834–838. 843–845. [PubMed] [Google Scholar]
- Dery MA, Winterson BJ, Yonuschot G. effect of lymphatic pump manipulation in the healthy and injured rat [abstract] JAOA. 1998;98:388. [Google Scholar]
- Dery MA, Yonuschot G, Winterson BJ. The effects of manually applied intermittent pulsation pressure to rat ventral thorax on lymph transport. Lymphology. 2000;33:58–61. [PubMed] [Google Scholar]
- Knott M, Tune JD, Stoll ST, Downey HF. Lymphatic pump treatments increase thoracic duct flow. JAOA. 2005;105:447–456. [PubMed] [Google Scholar]
- Washington K, Mosiello R, Venditto M, Simelaro J, Coughlin P, Crow WT, Nicholas A. Presence of Chapman reflex points in hospitalized patients with pneumonia. JAOA. 2003;103:479–483. [PubMed] [Google Scholar]
- http://www.aacom.org/om/glossary.pdf Accessed March 10, 2007.
- Owens C. An endocrine interpretation of Chapman’s reflexes. Indianapolis: American Academy of Osteopathy, Fifth reprinting; 1986. [Google Scholar]
- http://www.mayoclinic.com Accessed October 4, 2006.
- http://www.who.int/csr/disease/avian_influenza/en/ Accessed October 4, 2006.
- http://www.hhs.gov/pandemicflu/plan/ Accessed October 4, 2006

Muy buen el artículo. Oportuno en la realidad que nos toca afrontar.
Gracias
muchas gracias, valioso aporte, clarísimo , y completo!